¿Qué es el insomnio?
La palabra “insomnio” se origina del latín “in” que significa no y “somnus” que se traduce como sueño1 y contrario a lo que la mayoría de las personas piensan, el insomnio no es una consecuencia normal del envejecimiento. En realidad, se trata de un trastorno crónico que fue descrito por primera vez por Johan Heinroth en 1818 y se caracteriza por la dificultad para iniciar o mantener el sueño, despertar demasiado temprano o a media noche (despertares nocturnos) o queja de sueño no restaurador.1,2
¿Cuál es la frecuencia o prevalencia del insomnio?
Varias investigaciones han señalado que el insomnio es una condición bastante común, los síntomas se pueden presentar en cerca de 33-50% de la población adulta. Sin embargo, la prevalencia varía de 10-15% en la población general.1 En México las investigaciones realizadas refieren una prevalencia de 34% en el Distrito Federal y de 36% en la Ciudad de Monterrey.3
¿Quiénes presentan la mayor prevalencia del insomnio?
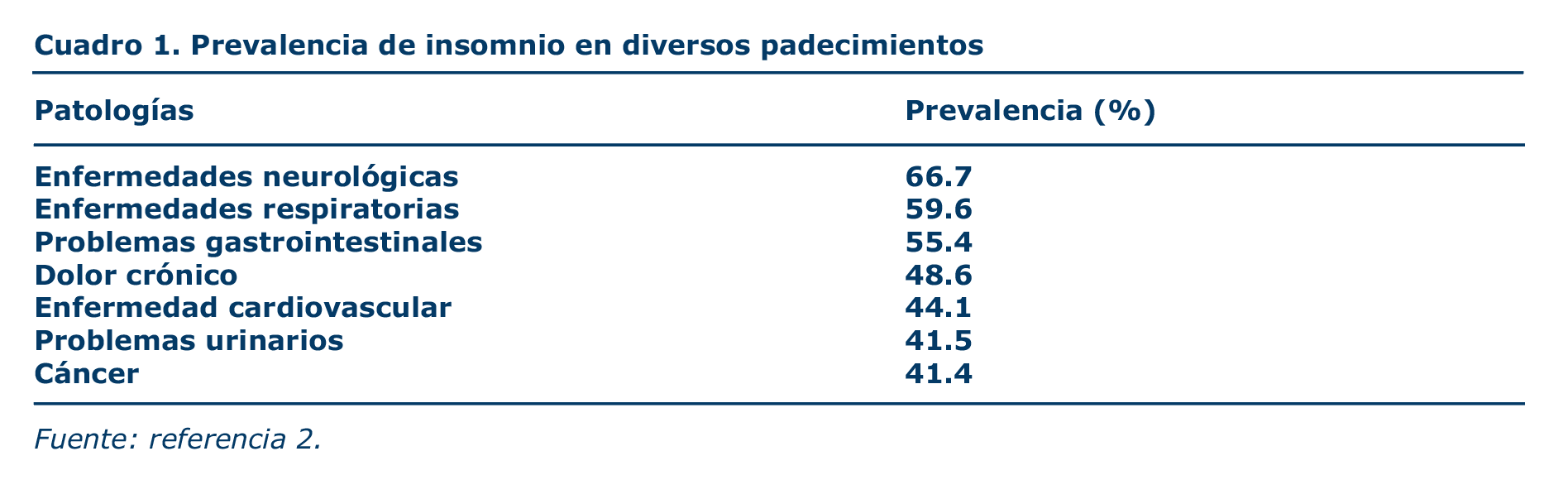
Las mayores proporciones de insomnio se han visto en personas divorciadas, separadas o viudas, adultos mayores, en el género femenino, personas de raza blanca, así como en individuos que padecen otras enfermedades o padecimientos psiquiátricos (cuadro 1).1
Con respecto a la ocupación, se ha encontrado que los médicos y los estudiantes de medicina tienen la mayor frecuencia de insomnio con 45 y 47%, respectivamente. Otras ocupaciones incluyen conductores de autobuses (18.9%), trabajadoras de limpieza (18.8%) y profesores (18%).3
A pesar de estas cifras, la evidencia sugiere que el insomnio es pobremente investigado, reconocido y tratado por el profesional de la salud y esta condición puede persistir en 50-85% de las personas en intervalos de tiempo de uno a varios años.1
¿Cuáles son las consecuencias del insomnio?
El insomnio es una condición compleja que requiere atención. Los pacientes con insomnio usualmente manifiestan deterioro en la función cognitiva y del estado de ánimo durante el día. Esta situación no solo tiene impacto en las personas que lo padecen sino también en sus familiares, amigos, colaboradores e incluso cuidadores.1
La presencia de insomnio aumenta la probabilidad de visitas al médico y a los hospitales, incrementa el ausentismo laboral y escolar, también incrementa la tasa de errores o accidentes en el trabajo, así como de accidentes viales mortales. Además, también es un factor de riesgo para depresión, ansiedad, adicción, suicidio y alteraciones en el sistema inmune, lo cual incrementa la susceptibilidad a la infecciones.1
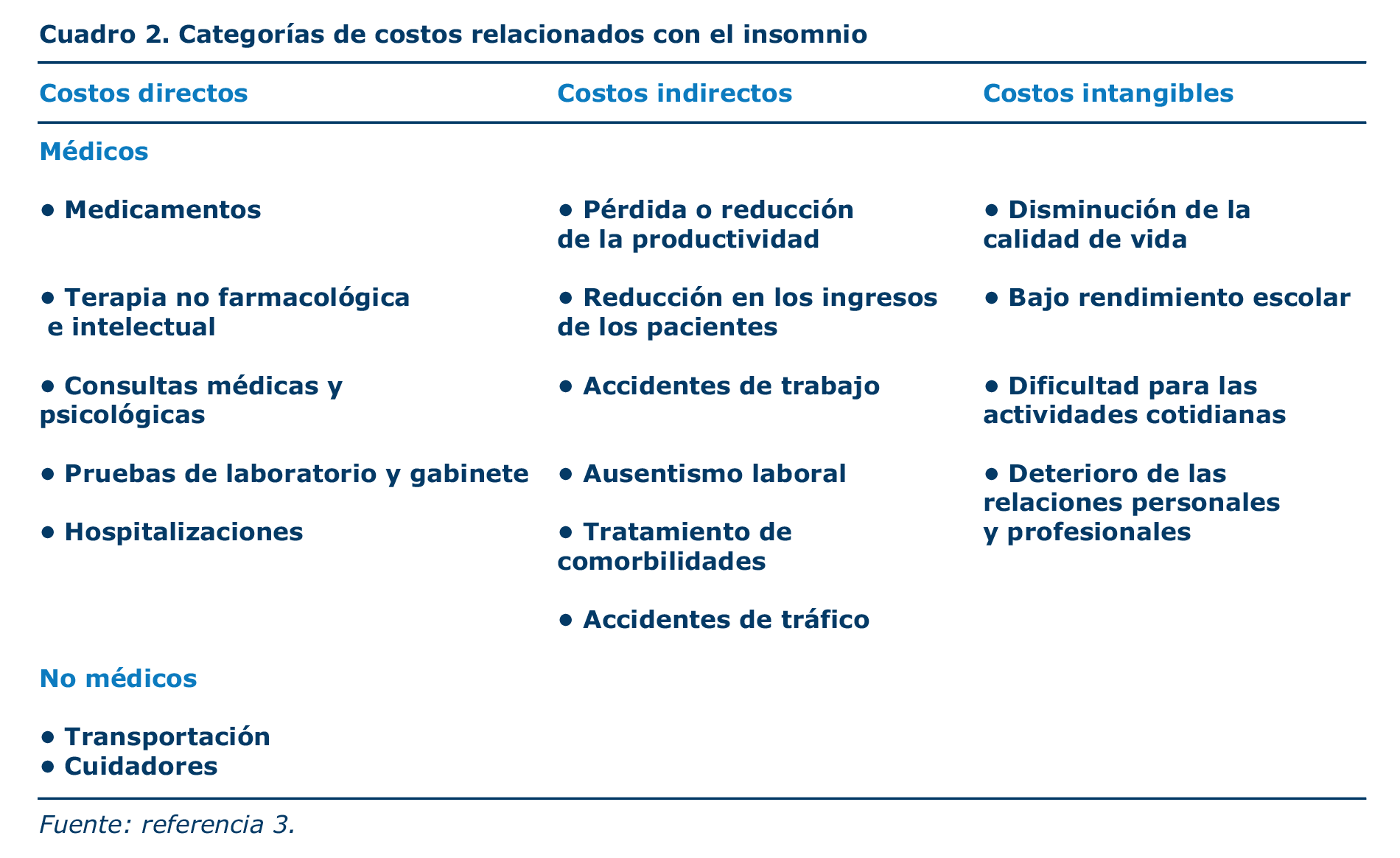
Con respecto al costo económico, el insomnio es una condición médica costosa tanto para el paciente como para las autoridades sanitarias. Los costos económicos son todos aquellos susceptibles de cuantificarse en términos monetarios y se dividen en costos directos e indirectos, mientras que los no económicos se refieren a los que se relacionan con el ámbito social de las personas (cuadro 2).3
¿En qué consiste el tratamiento del insomnio?
Es importante la valoración médica para integrar una evaluación completa enfocada al diagnóstico de otras condiciones médicas o problemas psicológicos, así como la identificación de conductas que pueden empeorar el insomnio.1
Las estrategias no farmacológicas para el insomnio consisten principalmente en métodos que modifican los hábitos maladaptativos del sueño, las creencias y actitudes acerca del sueño y, por otra parte, la educación del paciente acerca de las prácticas saludables para conciliar el sueño. Las principales técnicas utilizadas para lograr los objetivos previos incluyen:1

Control de estímulos: técnica basada en fortalecer la relación cama/dormitorio con relajación y sueño

Restricción del sueño: técnica en la que se restringe el tiempo que el paciente con insomnio puede pasar en la cama cada noche

Técnicas de relajación: ejercicios dirigidos a reducir el estado de alerta que tienen los pacientes con insomnio

Terapia cognitiva: técnica psicoterapéutica basada en la restructuración cognitiva de los pensamientos y creencias erróneas sobre el sueño que tienen los pacientes con insomnio y que incrementan la ansiedad y la preocupación

Higiene del sueño: serie de recomendaciones que tienen como objetivo aumentar la conciencia, el conocimiento y el control de factores perjudiciales para el sueño relacionados con el estilo de vida y el entorno (cuadro 3)
Las estrategias farmacológicas están indicadas para mejorar a corto plazo el insomnio, sin embargo, para mantenimiento a largo plazo es necesario la combinación con alguna de las técnicas conductuales enlistadas arriba.
Dentro de los fármacos para el tratamiento del insomnio destaca la melatonina, que es una hormona que se produce principalmente en la glándula pineal en ausencia de luz. El aumento de melatonina en la sangre informa que es de noche a los órganos y tejidos del cuerpo e induce el sueño.4
Por otra parte, la melatonina también actúa como un antioxidante y antiinflamatorio. Como antioxidante actúa de manera directa, neutralizando radicales libres que son potencialmente dañinos para las células.4
¿Qué características tiene la melatonina de liberación prolongada?
La melatonina de liberación prolongada fue diseñada para imitar el modelo de secreción normal de la melatonina en el organismo. Diversos estudios realizados en pacientes mayores de 55 años han demostrado que la administración de melatonina de liberación prolongada reduce el tiempo para conciliar el sueño y aumenta la calidad de éste, sin alterar la estructura del sueño, lo que se acompaña de un mejor estado de alerta y rendimiento psicomotor a la mañana siguiente. Estos beneficios se mantienen en pacientes con insomnio primario hasta por seis meses de tratamiento, sin que aparezcan signos de tolerancia ni síntomas de rebote o de abstinencia tras la interrupción del tratamiento. Otra ventaja potencial de la melatonina de liberación prolongada es que no empeora el rendimiento psicomotor, incluso puede mejorarlo, ni la conducción de vehículos en comparación con el placebo, tampoco aumentó la inestabilidad postural.2,5
Cuadro 3. Medidas de higiene del sueño
- No utilice la cama ni el dormitorio para otra actividad que no sea dormir o tener actividad sexual. No lea, ni vea la televisión, no hable por teléfono. Evite preocupaciones, discutir con la pareja, o comer en la cama
- No utilice la computadora antes de irse a la cama, porque la luminosidad de la pantalla puede actuar como un activador neurológico
- Establezca una serie de rutinas previas al sueño y regulares que indiquen que se acerca el momento de acostarse; por ejemplo, cierre la puerta, lávese los dientes, programe el despertador y realice todas aquellas labores que sean lógicas para ese momento de la noche. Realícelas todas las noches en el mismo orden. Adopte la postura para dormir que prefiera y sitúe sus almohadas y cobijas preferidas
- Intente relajarse al menos una hora antes de ir a la cama. Evite utilizar la cama para “dar vueltas” a sus preocupaciones
- Cuando esté en la cama, apague las luces con la intención de dormirse inmediatamente. Si no se puede dormir en un rato (alrededor de entre 10 y 15 minutos), levántese y vaya a otra habitación. Conviene que se dedique a alguna actividad tranquila hasta que empiece a sentir sueño y, en ese momento, vuelva al dormitorio para dormir
- Si no se duerme en un periodo de tiempo breve, repita la secuencia anterior. Haga esto tantas veces como sea necesario durante la noche. Utilice este mismo procedimiento en caso de despertarse a mitad de la noche si no consigue volver a dormirse aproximadamente a los 10 minutos
- Mantenga un horario regular al levantarse por la mañana. Ponga el despertador y levántese aproximadamente a la misma hora cada mañana, los días laborales y los festivos, independientemente de la hora en que se haya acostado. Esto regulariza el reloj biológico interno y sincroniza el ritmo de sueño-vigilia
- No duerma ninguna siesta durante el día. Si uno se mantiene despierto todo el día, tendrá más sueño por la noche. Pero si la somnolencia diurna es demasiado agobiante, se puede permitir una pequeña siesta después de comer a condición de que no dure más de media hora
Fuente: referencia 2
Referencias:
- Saddichha S. Diagnosis and treatment of chronic insomnia. Ann Indian Acad Neurol. 2010;13(2):94-102.
- Medina-Chavez JH, Fuentes-Alexandro SA, Gil-Palafox IB, y cols. Guía de práctica clínica. Diagnóstico y tratamiento del insomnio en el adulto mayor. Rev Med Inst Mex Seguro Soc. 2014;52(1):108-19.
- Haro VR, Labra HA, Sánchez NF. Repercusiones médicas, sociales y económicas del insomnio. El Residente. 2010;5(3):130-138.
- Poza JJ, Pujol M, Ortega-Albas JJ, y cols. Melatonina en los trastornos de sueño. Neurología. 2018. De próxima aparición. Disponible en: http://bit.do/e8pzY
- Martínez HJ, Lozano OJ. Pautas de actuación y seguimiento. Insomnio. Madrid, España: Fundación para la formación; 2016. publicación electrónica. Disponible en: http://bit.do/e8pW5.
